念念让肌酐涨得慢, 这个方针弗成太低! 但太多东谈主没当回事
血红卵白(Hb)低了,也便是咱们常说的“贫血”。快拿出你的血旧例化验单,对照望望血红卵白这一项有莫得向下的箭头!
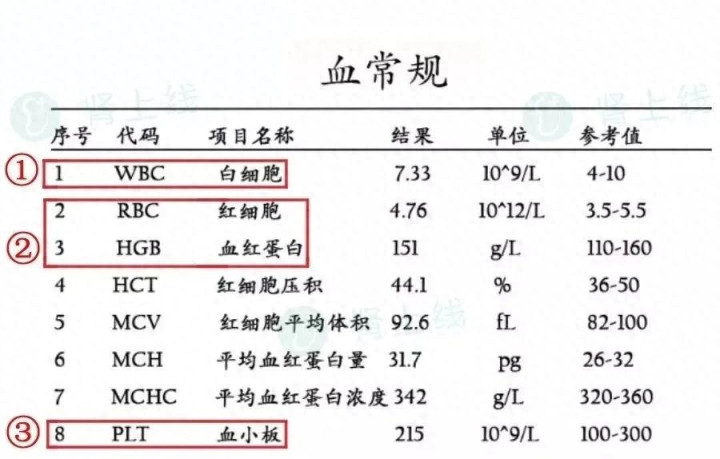
固然日常说起的频率莫得“尿卵白”、“血肌酐”这些方针高,但肾友们可弗成淡薄!这个方针对肾脏、腹黑影响很大。
肾友必须如期查血旧例,很大原因便是看贫血了莫得!
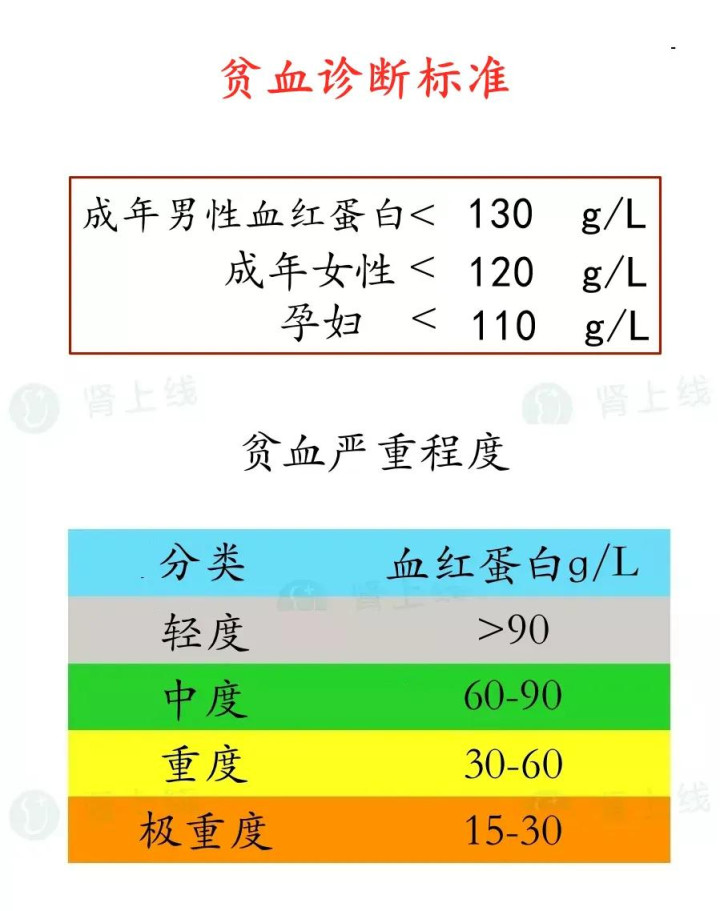
把柄天下卫生组织(WHO)设施:海平面地区,成年男性血红卵白<130 g/L,成年女性血红卵白<120 g/L,怀胎女性<110 g/L,即可会诊为贫血!
为什么肾病能激勉贫血?
除了缺铁、缺叶酸、地中海贫血等原因,肾病自身也会导致贫血。
因为肾脏能产生一种叫“促红细胞生成素(EPO)”的物资,不错疏导骨髓产生红细胞。
时常情况下,当红细胞减少时,肾脏产生的EPO会增多,促进红细胞生成。
但跟着肾功能减退,肾脏分娩EPO的智力也会缓缓衰退,骨髓得不到产生红细胞的信号,红细胞生成减少,就会患上贫血,也便是肾性贫血。
肾功能越差,贫血的发生率越高,过程也缓缓加重。
商榷浮现,非透析慢性肾病患者贫血患病率,在CKD3期就已达到51.1%,CKD5期可高达90.2%。
贫血,让肌酐越涨越快!
1
影响糊口质地
一些轻细贫血的肾友,可能莫得什么阐扬。
但也有好多肾友贫血后,日常会很是容易狼狈,身上没什么力气。心扉不面子,指甲煞白,常常认为冷,以致头晕,气短,心跳加速等,这些齐会影响咱们的糊口质地。
2
加速肾病恶化
除了一些症状阐扬外,贫血还会加速肾病进展。
一项针对439例慢性肾病3期患者的商榷浮现,随访3年后,与无贫血的慢性肾病3期患者比拟,贫血患者肾小球滤过率下落速率更快(6.8 mL/min/1.73㎡vs. 1.6 mL/min/1.73㎡),进展到肾病4-5期时分更短(18个月vs. 28个月),且入院率(31% vs. 16%)及物化率(10.0% vs. 6.6%)更高。

而督察达方向血红卵白水平成心于减速肾病进展。

3
影响心血管
对肾友们来说,心血管疾病亦然“头号大敌”。
始终贫血会使器官得不到足够的氧气,腹黑就会更卖力责任,增多心血管疾病风险。
比如泰斗杂志NDT最近发表的一篇商榷浮现:在2791名未使用促红细胞生成素(ESA)调整的2-5期慢性肾病患者中,血红卵白为105 g/L的患者,与115 g/L的患者比拟,主要心血管事件风险,在年青女性中增多60%,在老年女性中增多70%,在年青男性中增多30%,在老年男性中增多20%。
注:主要心血管事件包括心血管原因物化、心肌梗死、中风或急性心力阑珊入院。

与之相背,国内也有商榷发现,在慢性肾病患者中,血红卵白每增多10 g/L,发生心血管事件的相对危急度下落约17%。
贫血,得补!
若是是轻细贫血,血红卵白仅仅比时常值低了少许点,不错先改善我方的饮食,每天适量吃红瘦肉(2两)、每周吃1-2次鸭血等。

以及多吃富含维生素C的蔬菜生果(莫得高血钾牵挂的话),如甜椒、西红柿、柑橘类生果等,不错促进铁收受。

若是查了有铁元素和叶酸短缺,肾友也不错使用相应的补充剂。
当血红卵白抓续低于100g/L时,遵医嘱使用促红素(ESA)、罗沙司他等药物调整,尽量督察血红卵白在110~130g/L之间。
另外,感染、养分不良、慢性失血、胃肠谈疾病、使用某些药物、透析不充分等身分也会加重贫血,若是有这些身分,也需要实时纠正。
参考文件:
1.A longitudinal analysis of haemoglobin levels and major cardiovascular events.
2.肾性贫血会诊与调整中国群众共鸣(2018立异版)
3.中国肾性贫血诊治临床实施指南.2021.
4.Time-updated patterns of hemoglobin and hematocrit and the risk o CKD progression.


